Bệnh tiêu hoá
04/11/2023
Bệnh Barrett thực quản là một tình trạng y tế liên quan đến đường tiêu hóa và thực quản, và nó thường xuất hiện sau một thời gian dài mắc bệnh trào ngược dạ dày - một tình trạng khi dịch dạ dày trào ngược lên thực quản. Barrett thực quản thường là kết quả của một tình trạng gọi là bệnh trào ngược thực quản hoặc trào ngược dạ dày.

Bệnh Barrett thực quản là gì
Bệnh Barrett thực quản là một tình trạng liên quan đến đường tiêu hóa và thực quản, thường phát triển ở những người mắc bệnh trào ngược dạ dày trong thời gian dài. Trong bệnh trào ngược dạ dày, dịch dạ dày chảy trở lại lên thực quản, gây kích ứng niêm mạc thực quản và có thể dẫn đến sự biến đổi của tế bào niêm mạc thực quản.
Khi niêm mạc thực quản phải chịu sự kích ứng và tổn thương kéo dài do trào ngược dạ dày, có thể xảy ra biến chuyển từ niêm mạc bình thường sang niêm mạc biểu mô tuyến thực quản. Đây là một quá trình tự nhiên của cơ thể để bảo vệ niêm mạc trước tác động của axit dạ dày. Tuy nhiên, biến chuyển này cũng là nguyên nhân chính dẫn tới sự phát triển của bệnh Barrett thực quản.
Bệnh Barrett thực quản thường được liên kết với bệnh trào ngược dạ dày thực quản (GERD), một tình trạng tái phát mạn tính khi axit dạ dày trào ngược lên thực quản. Tuy nhiên, chỉ một tỷ lệ nhỏ những người mắc GERD sẽ phát triển thành bệnh Barrett thực quản. Điều này thể hiện sự biến đổi và biểu mô tuyến trong thực quản chỉ xảy ra ở một số trường hợp cụ thể và cần sự theo dõi và chẩn đoán chuyên sâu.
Bệnh Barrett thực quản là một tình trạng nghiêm trọng của đường tiêu hóa, liên quan đến niêm mạc thực quản và thường được kết nối với bệnh trào ngược dạ dày.
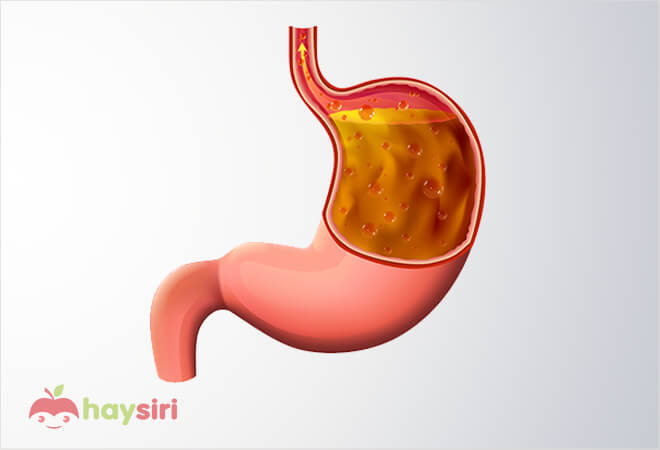
Để hiểu rõ hơn về nguyên nhân gây ra bệnh Barrett thực quản, chúng ta cần khám phá sâu hơn vào những yếu tố chính dẫn đến sự phát triển của tình trạng này.
- Bệnh trào ngược dạ dày (GERD): Bệnh Barrett thực quản thường bắt nguồn từ bệnh trào ngược dạ dày, một tình trạng khi dịch dạ dày, bao gồm axit dạ dày, trào ngược lên thực quản. GERD tạo ra một môi trường có axit ở thực quản, gây kích ứng và tổn thương niêm mạc. Khi triệu chứng GERD kéo dài, niêm mạc thực quản có thể trải qua quá trình biến đổi từ niêm mạc thông thường thành niêm mạc biểu mô tuyến.
- Dấu hiệu viêm nhiễm: Niêm mạc thực quản có thể trở nên viêm nhiễm do tác động của dịch dạ dày trào ngược và thậm chí cả vi khuẩn Helicobacter pylori. Viêm nhiễm là một phản ứng tự nhiên của cơ thể để bảo vệ niêm mạc khỏi sự tổn thương. Tuy nhiên, trong trường hợp niêm mạc bị kích ứng kéo dài, viêm nhiễm có thể là một yếu tố dẫn đến biến đổi niêm mạc thành biểu mô tuyến.
- Các yếu tố di truyền: Một số nghiên cứu đã chỉ ra rằng di truyền có thể đóng một vai trò quan trọng trong sự phát triển của bệnh Barrett thực quản. Nếu có người thân trong gia đình đã mắc bệnh này, có khả năng cao bạn sẽ có nguy cơ cao hơn.
- Tác động môi trường: Một số yếu tố môi trường như hút thuốc, uống rượu, và tiếp xúc với các chất gây viêm nhiễm có thể tăng nguy cơ phát triển bệnh Barrett thực quản.
- Tiền sử bệnh: Nếu bạn đã từng mắc các bệnh khác như bệnh viêm dạ dày hoặc viêm loét dạ dày, bạn có thể có nguy cơ cao hơn phát triển Barrett thực quản.
- Tuổi tác: Tuổi tác là một yếu tố nguy cơ, với người trưởng thành và người cao tuổi có nguy cơ cao hơn so với người trẻ.
Bệnh Barrett thực quản là một tình trạng nghiêm trọng và cần được theo dõi và điều trị theo hướng dẫn của chuyên gia y tế. Nếu bạn gặp bất kỳ triệu chứng nào liên quan đến bệnh Barrett thực quản hoặc các yếu tố nguy cơ, hãy thảo luận với bác sĩ để được tư vấn và kiểm tra kịp thời.
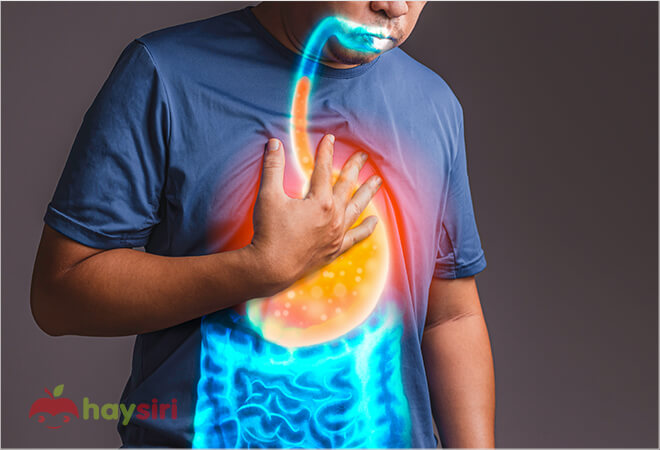
Việc hiểu rõ những dấu hiệu chính có thể giúp phát hiện bệnh và tìm kiếm sự tư vấn và điều trị kịp thời. Dưới đây là một số triệu chứng thường gặp của bệnh Barrett thực quản:
- Trào ngược dạ dày thường xuyên: Đây là triệu chứng chung nhất của bệnh Barrett thực quản. Người bệnh có thể trải qua cảm giác đau buồn ngực hoặc cảm giác chua trong thực quản sau bữa ăn hoặc vào ban đêm.
- Cảm giác khó nuốt khi ăn: Đây là một triệu chứng phổ biến khác, mà người bệnh có thể cảm thấy khó khăn khi nuốt thức ăn hoặc cảm giác thức ăn đứt hẳn trong thực quản.
- Kích ứng niêm mạc thực quản: Nhiều người bệnh mô tả cảm giác ngứa và khó chịu ở họng và niêm mạc thực quản. Điều này thường xảy ra do việc tiếp xúc với dịch dạ dày trào ngược và tiếp xúc với tiểu buốt.
Nếu bạn trải qua sự khó chịu hoặc triệu chứng ợ nóng và trào ngược axit trong hơn một năm, hãy thảo luận với bác sĩ. Điều này có thể là dấu hiệu của bệnh Barrett thực quản hoặc các vấn đề về tiêu hóa khác.
Người bệnh nên thăm bác sĩ ngay lập tức nếu gặp các triệu chứng sau:
Những triệu chứng này có thể là dấu hiệu của vấn đề nghiêm trọng và cần kiểm tra và điều trị kịp thời. Bác sĩ sẽ thực hiện các xét nghiệm và kiểm tra cần thiết để đặt chẩn đoán chính xác và lập kế hoạch điều trị phù hợp.
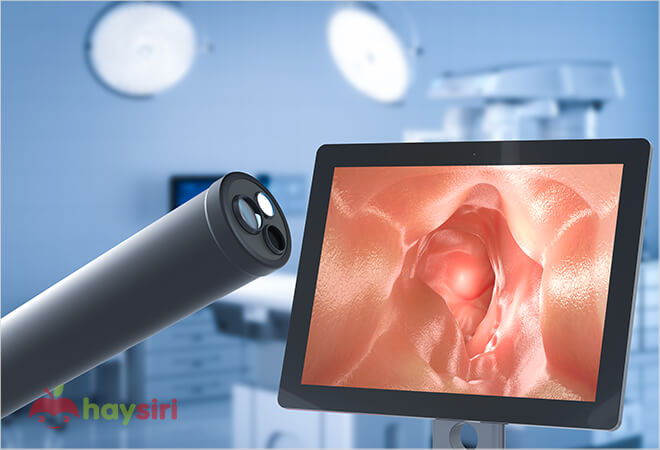
Phương pháp chẩn đoán bệnh Barrett thực quản thường bắt đầu bằng việc thực hiện nội soi, một quy trình quan trọng để xác định tính chất và mức độ của tình trạng này. Nội soi là một phương pháp quan trọng, giúp chẩn đoán bệnh Barrett thực quản và đánh giá mức độ thay đổi niêm mạc thực quản. Quá trình này bao gồm các bước sau:
- Thực hiện nội soi: Bác sĩ sử dụng một thiết bị gọi là nội soi, có một ống mềm được trang bị một camera và đèn. Thiết bị này được đưa vào miệng và thông qua thực quản để quan sát niêm mạc.
- Kiểm tra màu sắc và bề mặt niêm mạc: Bình thường, niêm mạc thực quản có màu hồng nhạt và bề mặt mượt. Trong trường hợp bệnh Barrett thực quản, niêm mạc có thể có màu đỏ và bất thường.
- Lấy mẫu niêm mạc: Trong quá trình nội soi, bác sĩ có thể lấy mẫu niêm mạc từ thực quản và dạ dày bằng cách sử dụng một công cụ gắp mỏng để kiểm tra dưới kính hiển vi. Điều này giúp xác định mức độ thay đổi của mô thực quản và tìm hiểu xem biểu mô tuyến có xuất hiện hay không.
- Xác định mức độ thay đổi mô: Kết quả của việc lấy mẫu niêm mạc sẽ được gửi đến các bác sĩ chuyên ngành về bệnh lý học để xác định mức độ loạn sản của các tế bào thực quản của người bệnh. Điều này giúp xác định tính chất và tầm quan trọng của bệnh.
Khi mô thực quản được phân loại, chúng sẽ thường được chia thành các loại sau:
Ngoài ra, việc kiểm tra sàng lọc Barrett thực quản được khuyến nghị cho những người có yếu tố nguy cơ, như tuổi tác, tiền sử gia đình, và triệu chứng bệnh trào ngược dạ dày thực quản. Sàng lọc này giúp xác định nguy cơ và quyết định liệu nên thực hiện các bước chẩn đoán chi tiết hơn hay không.

Bệnh Barrett thực quản là một tình trạng mà niêm mạc thực quản trải qua sự biến đổi thành biểu mô tuyến do tiếp xúc liên tục với dịch dạ dày trào ngược. Điều này có thể dẫn đến nguy cơ ung thư thực quản. Phương pháp điều trị bệnh Barrett thực quản thường phụ thuộc vào mức độ tăng trưởng bất thường của tế bào trong thực quản và tổng thể tình trạng sức khỏe của bệnh nhân. Dưới đây là những biện pháp điều trị và quản lý thường được áp dụng cho từng mức độ của bệnh Barrett thực quản:
- Không có loạn sản: Đối với trường hợp không có loạn sản hoặc niêm mạc thực quản chỉ có biểu mô tuyến không đổi, bác sĩ thường thực hiện các biện pháp sau:
- Loạn sản mức độ thấp: Đối với loạn sản mức độ thấp, bác sĩ thường khuyên bệnh nhân thực hiện các biện pháp sau:
- Loạn sản bậc cao: Loạn sản bậc cao thường được xem xét là giai đoạn tiền ung thư của thực quản. Bác sĩ có thể thực hiện các biện pháp sau:
Việc điều trị bệnh Barrett thực quản cần tuân theo hướng dẫn của bác sĩ và phụ thuộc vào tình trạng cụ thể của mỗi bệnh nhân. Chẩn đoán sớm và điều trị kịp thời có thể giúp ngăn ngừa biến chứng và giảm nguy cơ phát triển thành ung thư thực quản.

Bệnh Barrett thực quản là một tình trạng tăng trưởng biểu mô tuyến trong thực quản do tiếp xúc liên tục với dạ dày trào ngược, và nó có nguy cơ phát triển thành ung thư thực quản. Tuy không thể ngăn hoàn toàn sự xuất hiện của bệnh này, nhưng có một số biện pháp phòng ngừa có thể giúp giảm nguy cơ mắc bệnh Barrett thực quản hoặc ngăn ngừa sự tiến triển của tình trạng này. Dưới đây là các biện pháp phòng ngừa quan trọng:
- Điều trị bệnh trào ngược dạ dày: Bệnh Barrett thực quản thường phát triển từ bệnh trào ngược dạ dày. Điều trị bệnh trào ngược dạ dày bằng thuốc ức chế bơm proton (PPIs), thay đổi lối sống, và tuân thủ chế độ ăn uống là quan trọng để giảm nguy cơ tiếp xúc niêm mạc thực quản với axit dạ dày.
- Thay đổi lối sống: Thực hiện các biện pháp thay đổi lối sống có thể giúp giảm nguy cơ mắc bệnh Barrett thực quản. Các biện pháp bao gồm giảm cân nếu cần thiết, ăn nhẹ trước khi đi ngủ, tránh thức ăn có nhiều chất gây trào ngược như cafein, đồ ăn nhiều dầu mỡ, và thức ăn chua, cũng như hạn chế việc tiêu thụ rượu và hút thuốc lá.
- Kiểm tra sàng lọc định kỳ: Đặc biệt đối với những người có yếu tố nguy cơ cao, như tuổi tác, tiền sử gia đình, và triệu chứng bệnh trào ngược dạ dày, kiểm tra sàng lọc có thể được xem xét. Nó giúp phát hiện bệnh Barrett thực quản ở giai đoạn sớm, khi nó có thể được điều trị một cách hiệu quả hơn.
- Chế độ ăn uống lành mạnh: Một chế độ ăn uống giàu rau xanh, hoa quả, và thực phẩm giàu chất xơ có thể giúp kiểm soát trọng lượng và giảm nguy cơ bệnh Barrett thực quản.
- Tránh căng thẳng: Căng thẳng có thể gây ra bệnh trào ngược dạ dày. Kỹ thuật quản lý căng thẳng, như thiền và tập thể dục, có thể giúp giảm nguy cơ mắc bệnh trào ngược và, theo đó, giảm nguy cơ bệnh Barrett thực quản.
- Theo dõi chặt chẽ và tái kiểm tra: Đối với những người có triệu chứng hoặc yếu tố nguy cơ, việc theo dõi và tái kiểm tra thường xuyên có thể giúp phát hiện sớm sự thay đổi niêm mạc thực quản và đưa ra các biện pháp điều trị kịp thời.
- Tư vấn với bác sĩ: Nếu bạn có triệu chứng hoặc yếu tố nguy cơ, hãy thảo luận với bác sĩ về cách phòng ngừa và theo dõi. Bác sĩ có thể đưa ra lời khuyên cụ thể dựa trên tình trạng cá nhân của bạn.
Phòng ngừa bệnh Barrett thực quản là một phần quan trọng của duy trì sức khỏe tiêu hóa. Bằng việc tuân theo các biện pháp phòng ngừa này, bạn có thể giảm nguy cơ mắc bệnh Barrett thực quản và các biến chứng liên quan.
Bệnh Barrett thực quản là một vấn đề nghiêm trọng và cần được theo dõi và điều trị theo hướng dẫn của chuyên gia y tế. Nếu bạn gặp bất kỳ triệu chứng nào liên quan đến bệnh Barrett thực quản, hãy thảo luận với bác sĩ để được tư vấn và điều trị kịp thời.
Chú ý: Bài viết dưới đây chỉ mang tính chất tham khảo và không thay thế cho việc tư vấn, chẩn đoán hoặc điều trị y khoa chuyên nghiệp.
>> Xem thêm: Bệnh bàng quang tăng hoạt: Mức độ nguy hiểm và khả năng chữa khỏi

![]()